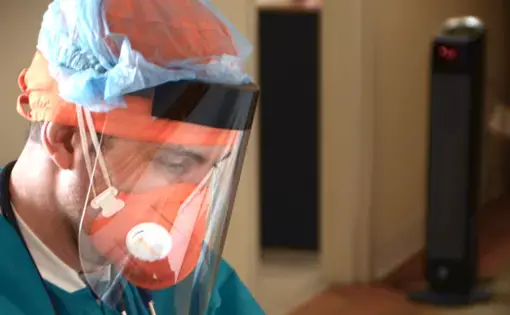
Editor's note: Scroll down to read this story in Spanish. / Nota del editor: Desplácese hacia abajo para leer este artículo en español.
When Nury Ortega thinks of the pandemic, she imagines two months of her rent slipping away for an ambulance ride. The possibility had settled like a lump at the base of her stomach in March 2020, an unrelenting fear that left her anxious for the months to come.
Among other concerns, Ortega does not have health insurance. Neither she nor her husband, a 63-year-old mechanic and essential worker, can afford a trip to the hospital. Ortega knows if he contracts COVID-19, they might already be out a few weeks' pay. They wouldn’t know what to do if either of them had an emergency, if they struggled to breathe. The two of them have three young sons. "It’s not that we wouldn’t want to go to the hospital, we just can’t do it," Ortega said.
Ortega is far from alone in Little Village, her neighborhood on the Southwest side of Chicago. Thirty-four percent of residents are uninsured, nearly a third of families live below the poverty line, and close to 37 percent are in need of food stamps as of 2016—all of which rank higher than the City of Chicago as a whole by 10 to 15 percent.
Little Village is also one of most densely populated neighborhoods in Chicago. The community sits within one of the city’s 26 industrial corridors, which limits green space for residents as it fuels pollution and industry around them. The primarily Latinx, Mexican-American population is home to many of Chicago’s essential workers as well. Just under 40 percent of residents are foreign-born, with an estimated 25 percent undocumented.
For decades, these factors have played into the health of Little Village, and now during the COVID-19 pandemic, the neighborhood steadily holds some of the highest, if not the highest, numbers of positive cases and deaths in the city since March.
For Ortega and her family, and for those around her, it was an impact that they could all feel. But it was at a longstanding community health center where these inequities converged.
Almost two decades ago, Esperanza Health Center formed as a response to the critical lack of accessible healthcare on the Chicago Southwest side. The center focused on Spanish care to better support the mostly Latinx community, and it adopted a sliding-scale payment system for lower-income residents. Esperanza has since expanded to four locations where it serves 30,000 patients, half pediatric and half adult. Many of the patients are treated for chronic conditions, such as hypertension and diabetes. Most are immigrants, more than a quarter do not have health insurance, and many are from the Little Village zip code: 60623.
By the time the pandemic overtook the city, an estimated half of those heading to Esperanza were new patients looking to get tested for COVID-19.
The center shut down two of its locations and sent 75 percent of their staff home for telehealth video appointments in March, while a skeleton crew stayed behind for in-person visits at the remaining locations. The two centers were also turned into drive-through testing sites, with billowing white tents built in the parking lot and doctors armed in PPE. The number jumped from 15 a day in-house to 50 patients a day in the parking lot. By April, the center had highs of 90 residents pulling in to get tested.
The community center’s response to COVID-19 was rapid in addressing the virus in the community, but as the pandemic took form, there was nothing that could have prepared the Esperanza team for the emotional toll.
“I was sending two to three patients to the emergency room a day,” Maximiliano Luna recalled. “We were calling patients to give them their results after a few days and I mean, the person had already died by then.”
When Esperanza moved to testing, Luna had jumped on board. The 36-year-old physician had been with the center for seven years. He knew the community well, and as he stood in the Esperanza parking lot testing again and again and again, he was faced with the same factors affecting residents’ health every day.

Many of Esperanza’s patients work essential jobs: factory frontline workers, construction, transportation. Patients testing positive for COVID-19 reported working at the tortilla factories, the candy factories, the meat-packing industry in Chicago. One factory worker would test at the center, and within a few days more workers from the same factory would arrive for tests. El Milagro, the popular Little Village tortilla maker, shut down its factory in late April after one of the employees died from COVID-19. Twenty-one employees from a meat-packing company on the South Side tested positive for the virus also in April.
The virus can spread rapidly and easily in work places. Laura Manjarrez, an Esperanza patient and Little Village resident, said her entire family contracted COVID-19 in April, including herself. Her husband Francisco, an essential worker and welder at a plant, was the first to show symptoms. Although the family would always be unsure how he got sick, Manjarrez described how a co-worker of his had been absent the entire week before Francisco started feeling rundown. Then the following week, after he was already well into the throes of COVID-19, the plant began contacting employees, informing them there were cases of COVID-19 at the company.
From noon to one, the workers all took lunch together. They shared a locker room, too.
“It felt like all of his coworkers had Covid,” Manjarrez said. “Everyone was testing positive. Some had milder symptoms, but between Francisco and three or four others, they really struggled with breathing and fevers.”
The company eventually shut down for a week, and a cleaning crew came in to disinfect.
Many patients need notes to get out of work, Luna explained. They worried they would get points docked on their record if they missed too many days or they would lose their jobs. Some employers wanted proof their workers were positive before they could take off, but the results could take a week to be returned, according to Luna. In the beginning, some results were taking up to 10 days.
“I remember having a conversation with one guy, he says ‘You know I gotta go to work’,” Nate Pena said. “He’s like ‘These politicians don’t care about us. They don’t understand what we have to go through. Do I get scared about a virus or do I get scared I might not have food to eat?’”
Pena is a nurse at Esperanza Health Centers. When the pandemic began, the 29-year-old joined a triage phone team to take calls about COVID-19 concerns. He would send the caller to get tested or to telehealth. Sometimes he’d urge the caller to go right to the hospital. Pena could hear a raspiness in the caller’s voice, a slow, choppy speech that alerted him to incipient lung failure.
In March, the three nurses were taking around 50 calls a day, but by the end of April it went up to around 300. They had two to three minutes in between to jot down notes before jumping onto the next call.
Patients broke down on the phone with Pena. They feared going to the hospital. Others struggled with staying away from family. Many patients are terrified of dying alone, Pena said, or never seeing those close to them again.
One woman called the nurse line explaining that her mother had COVID-19 and her son was the caretaker. What happens to my son now? Will I see him again?
Another resident called terrified he’d infect his parents after testing positive for COVID-19. Can I take a shower? Can I use the bathroom, he asked. He lived in the attic of the house and the thought he could give his family the virus paralyzed him.
In early April, the positivity rate of COVID-19 cases at Esperanza was 32 percent. By April 17, the rate increased to 67 percent. In Little Village, the high positivity rate never abated. By early May, the percentage of positivity for the 60623 Zip Code, stretched between the neighborhoods of Little Village and North Lawndale, was 52.5 percent. This was double the rate of the City of Chicago as a whole.
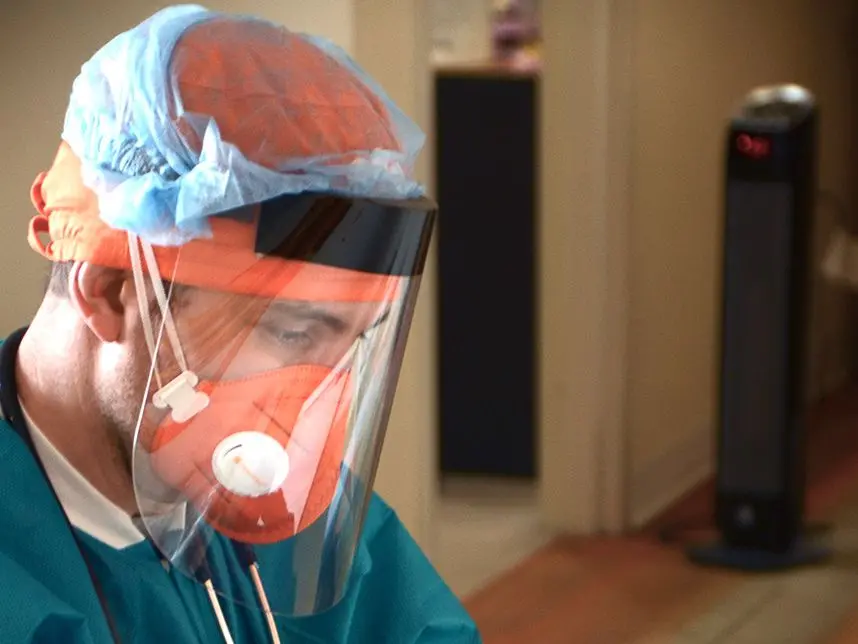
Many residents live in multigenerational homes, making it more likely they will contract the virus. Entire extended families have been infected, mother, child, grandmother, great-grandfather. Most homes don’t have the space to isolate one member of the family.
When Federico Herrera calls to alert patients they are positive, the Esperanza doctor and frontline COVID-19 tester always ask a series of questions.
“After I have a good idea of the clinical side of things, that [the patient] is stable and safe, then I go to the next [question]. Who else is at home?” Herrera said. “And then depending on how many people, how many rooms, do they live downstairs or upstairs, do they have a basement, I can see how best they can accommodate.”
This is often a problem for the family. Sometimes Herrera would have to catch them from sending their children to another house since the child could already have the virus.
“They’ll be like, ‘Oh I have my youngest one, I haven’t seen any symptoms yet, so I’m thinking of sending her to her uncle’s,’” Herrerra continued. “And I’ll say, ‘Oh no please don’t do that.’”
Herrera contracted the virus in late April, along with his whole family. Whether the doctor got it from COVID-19 testing or from the grocery store, he had no clue. But he understood how easy it was to pass it along to those closest to him. All he could do was wait it out before he went back to the Esperanza parking lot.
The City of Chicago tried to address the problem in multigenerational homes. In March, the city reserved a thousand hotel rooms in a partnership with five hotels for those who did not have the space to quarantine from their families. The hope was people like those in multigenerational homes would accept the offer.
“They had fears of who would know they were there. They had fears of dying alone in a hotel room,” Carmen Vergara explained. “They said they didn’t know how sick they were going to get, and they didn’t want to be alone without their families.”
Vergara, the chief operations officer at Esperanza, had told the staff to emphasize to patients that there would be no cost involved, for food or for transportation. Yet, to her knowledge, not a single patient took them up on the offer. Vergara thought Esperanza had come up with a magic bullet solution.

Esperanza patients declined every single time.
In the end, it made her question the assumptions that were being made about who they served. Vergara grew up in Little Village, and it mattered more than anything how the medical team engaged with the community around her.
By late May, as the cases began to slow down and more Chicago testing centers opened up, Vergara and the staff focused on other community needs. They worked with local partners in the distribution of food and supplies for residents as well as rental and employment assistance.
“[Our counselors] were getting a lot of patients and families who were having a lot of issues processing that their family member died alone because they were in the hospital by themselves,” Vergara said. “Or a lot of guilt for being the person who gave [COVID-19 to] the one who passed away.”
Ortega witnessed the community’s grief as well. As the president of Friends of Spry, a community education group in Little Village, Ortega and her team also began volunteer work focused on the pandemic. They organized ways to deliver food or raise money for families who had been affected by COVID-19, even if it meant just helping them pay one bill or covering the cost of a medication. The group would call those with symptoms every day to make sure they were doing all right, expressing words of faith and hope for those who were alone.
But, sometimes it wasn’t enough, Ortega said: "We did so much to help, and people still passed away." In late May, Ortega broke down after the husband in one family died from COVID-19. All the loss she’d experienced finally came crashing down around her. Her good friend passed away in late March, and Ortega’s stepmother passed away in Mexico as well.
After coming home from volunteering, Ortega would look at her family and ask herself why the virus had to happen here? It’s not fair, the neighborhood didn’t have the resources, the money. Ortega understood the virus was everywhere, but she could feel it in her bones in Little Village.
“A lot of these outcomes are not just because of this virus, it’s not just the virus alone," said Nahiris Bahamon, a pediatrician at Esperanza. "They are the results of major health inequities fueled by racism and the lack of a functioning universal healthcare system. The cards are stacked against them.”
Bahamon understood how the social determinants of health have consistently played out in Little Village during the pandemic—that your health was never only your own. It was where you live, your access to healthy food, your access to outdoor space, your proximity to industry and pollution, your access to affordable, free healthcare. It all came wrapped up in a tight knot, yet lay exposed when unraveled by a microscopic virus.
At Esperanza, Bahamon knew that pain many years before the pandemic ever hit Little Village’s front door. The doctors didn’t need a virus to see where the inequities fell in line. Those factors were there all along, unnoticed until pushed to the very brink.
For Ortega, Manjarrez, and Vergara, Little Village is a powerful, hard-working and kind community. Their faces brighten when they get to talk about their neighborhood—the “Mexico of the Midwest.” Latinx immigrants feel welcomed in Little Village as they have for generations, either finding a lifelong home in the neighborhood or just moving through. There is always someone caring about the community, always keeping their traditions alive.
Manjarrez co-manages the Little Village Facebook page and, after the pandemic began, the page went from 900 members to 4,000. Residents came together to share testing sites, locations of food pantries, who delivers groceries. In one case, Manjarrez remembered a woman who posted on the page just looking for a gallon of milk for her kids.
“I remember all the comments under her post were just like ‘I can go to your house, I can drop off the gallon of milk, where do you live?’” she said.
There is an outstanding resilience, seen both at Esperanza and within the community. Vergara wanted that to be clear. It’s a neighborhood subjected to preconceived notions and judgments—critically lacking resources, basic rights, and opportunities. Yet, the neighborhood adapts again and again, and even as the system leaves them abandoned, those in Little Village rise up and meet it head on.
A Través de los Ojos de Esperanza
Mientras un barrio Latinx se enfrenta a una de las tasas más altas de COVID-19 en Chicago, un centro de salud comunitario deja ver las desigualdades en la salud subyacentes.
Por Elena Bruess. Traducido e interpretado por Chiara Vercellone.
Cuando Nury Ortega piensa acerca la pandemia, se imagina dos meses de su alquiler esfumados por un viaje en ambulancia. La probabilidad de que eso pasase se había asentado en su estómago en marzo 2020, un miedo implacable que la dejaría ansiosa durante los meses que estaban por venir.
Entre otras preocupaciones, Ortega no tiene seguro de salud. Ni ella ni su marido, un mecánico de 63 años y trabajador esencial, pueden permitirse pagar una visita al hospital. Ortega sabe que si ella contrae COVID-19, es posible que tengan que usar la paga de varias semanas para cubrir los gastos. No sabrían que hacer si uno de ellos tuviese una emergencia, si tuviesen problemas para respirar. Ellos tienen tres hijos. “No es que no queramos ir al hospital, es que simplemente no podemos,” dijo Ortega.
La historia de Ortega no es la única en La Villita, su barrio en el suroeste de Chicago. El 34 por ciento de los vecinos no tienen seguro de salud, casi un tercio de familias viven por debajo del umbral de pobreza, y cerca de un 37 por ciento han necesitado estampillas para alimentos desde 2016. Estos porcentajes superan por entre un 10 y 15 por ciento aquellos de la ciudad de Chicago.
La Villita es también uno de los barrios más poblados en Chicago. La comunidad se encuentra dentro de uno de los 26 corredores industriales de la ciudad, lo cuál limita los espacios verdes y al aire libre para residentes ya que estimula la polución de la industria a su alrededor. La población, mayoritariamente méjico-estadounidense, es hogar para muchos trabajadores esenciales de Chicago. Casi un 40 por ciento de los vecinos han nacido fuera del país, y un 25 por ciento son inmigrantes indocumentados.
Por décadas, estos factores han impactado la salud de La Villita, y ahora durante la pandemia de COVID-19, el barrio ha sostenido firmemente, desde marzo, una de las tasas más altas, si no la más alta, de casos positivos y muertes en la ciudad.
Para Ortega y su familia, y aquellos a su alrededor, fue un impacto sentido por todos. Pero fue en un centro comunitario done convergieron estas desigualdades.
Hace casi dos décadas, el Centro de Salud Esperanza se formó como respuesta a la falta de atención de salud en el suroeste de Chicago. El centro se enfocó en el cuidado en español para apoyar así la comunidad Latinx, y adoptó un sistema de pago de cuotas para residentes menos pudientes. Desde entonces, Esperanza se ha expandido a cuatro ubicaciones, donde recibe a 30.000 pacientes, dividido por la mitad entre niños y adultos. Muchos de los pacientes reciben tratamientos para condiciones crónicas, como la hipertensión y diabetes. La mayoría son inmigrantes, más de un cuarto no tienen seguro de salud y muchos vienen del código postal de La Villita: 60623.
Para cuando la pandemia llegó a la ciudad, se estima que la mitad de los pacientes en Esperanza eran nuevos pacientes tratando de hacerse una prueba de COVID-19.
El centro cerró dos de sus ubicaciones y, en marzo, mandó al 75% de sus trabajadores a casa con el fin de continuar citas a través de videoconferencias, mientras un equipo básico de trabajadores se quedó para atender citas en persona en las dos ubicaciones restantes. Los dos centros se convirtieron en lugares aptos para pruebas desde el coche, con carpas blancas construidas en la zona de aparcamiento y doctores armados con equipos de protección personal. El número de pacientes diarios subió de 15 a 50 pacientes en la zona de aparcamiento. En abril, el centro atendía a más de 90 residentes que se acercaban para hacerse la prueba desde el coche.
La respuesta del centro comunitario hacia el COVID-19 fue rápida en abordar el virus en la comunidad, pero mientras la pandemia se expandía, no hubo nada que pudiese haber preparado al equipo de Esperanza para el desgaste emocional.
“Estaba mandando entre dos y tres pacientes a la sala de emergencias todos los días,” se acuerda Maximiliano Luna. “Estábamos llamando a pacientes para darles los resultados a los pocos días de la prueba y, para entonces, la persona ya había muerto.”
Cuando Esperanza empezó a hacer pruebas, Luna decidió participar. El médico de 36 años había trabajado en el centro durante siete años. El conocía la comunidad profundamente, y mientras estaba en la zona de aparcamiento de Esperanza realizando prueba tras prueba, se enfrentaba a los mismos factores que afectaban la salud de los residentes cada día.
Muchos de los pacientes de Esperanza tienen trabajos esenciales: son trabajadores de primera línea en fábricas, construcción y transporte. Pacientes que dieron positivo en la prueba de COVID-19 trabajaban en las fábricas de tortilla, fábricas de golosinas y los centros de envasado de carne. Si un trabajador de fábrica daba positivo en el centro, a los pocos días, otros trabajadores de la misma fábrica llegarían para hacerse la prueba. El Milagro, famosa en La Villita por sus tortillas, cerró la fábrica a finales de abril tras uno de los trabajadores murió de COVID-19. Similarmente, veintiún empleados de una fábrica de envasado de carne en el Lado Sur dieron positivo del virus en abril.
El virus se puede propagar rápida y fácilmente en lugares de trabajo. Laura Manjarrez, una paciente de Esperanza y residente de La Villita, dijo que su familia entera contrajo COVID-19 en abril, incluyendo ella misma. Su marido Francisco, un trabajador esencial y soldador en una fábrica, fue el primero en mostrar síntomas. Aunque la familia siempre tendrá dudas de cómo se enfermó, Manjarrez describió como un compañero de trabajo suyo no había ido a trabajar la semana antes que Francisco se empezó a sentir mal. La semana siguiente, después de que estuviese agonizando por COVID-19, la fábrica empezó a contactar empleados, informándoles de que habían casos de COVID-19 en la compañía.
Entre mediodía y la una de la tarde, todos los trabajadores almorzaban juntos. También compartían un vestuario.
“Era como si todos sus compañeros de trabajo tenían Covid,” dijo Manjarrez. “A todos les devolvían la prueba positiva. Algunos tenían síntomas más leves, pero Francisco y tres o cuatro más tuvieron muchos problemas para respirar y tuvieron fiebre.”
La compañía finalmente cerró por una semana, y un equipo de limpieza entró a desinfectar.
Muchos de los pacientes necesitaron notas para no tener que ir a trabajar, explicó Luna. Algunos estaban preocupados por si faltar muchos días les afectaría al expediente e incluso les causaría perder el trabajo. Algunos jefes pedían pruebas corroborando que los trabajadores habían dado positivo antes de poder irse, pero los resultados podían tardar hasta una semana en llegar, según Luna. Al principio, algunos resultados tardaban hasta 10 días.
“Me acuerdo de tener una conversación con un hombre, y el dijo ‘Tu sabes que debo trabajar,’” Nate Peña dijo. “Me dijo: ‘Estos políticos no se preocupan por nosotros. No entienden las cosas por las que pasamos. ¿Me debería asustar de un virus o de que a lo mejor no voy a tener comida para comer?’”
Peña es un enfermero en los Centro de Salud Esperanza. Cuando la pandemia empezó, el joven de 29 años se unió a un equipo telefónico de tres personas para atender llamadas relacionadas a preocupaciones sobre COVID-19. Su labor era recomendar a la persona al teléfono si debiera hacerse la prueba o continuar con telemedicina. De vez en cuando, recomendaría que la persona fuese directamente al hospital. Peña podía escuchar una aspereza en la voz de la persona al teléfono, y un habla lenta y cortada que le alertó de una insuficiencia pulmonar.
En marzo, los tres enfermeros estaban atendiendo 50 llamadas por día, pero para finales de abril, respondían al alrededor de 300 llamadas. Tenían aproximadamente dos o tres minutos entre llamada para apuntar notas sobre el paciente antes de comenzar la siguiente llamada.
Pacientes rompían en llanto mientras estaban al teléfono con Peña. Tenían miedo de ir al hospital. Para otros les era difícil mantenerse alejados de sus familias. Muchos pacientes están aterrorizados de morir solos, dijo Peña, o no volver a ver a aquellos más cercanos a ellos.
Una mujer llamó al equipo de enfermeros y explicó que su madre tenía COVID-19 y que su hijo cuidaba de ella. “¿Que le va a pasar a mi hijo ahora? ¿Lo volveré a ver?”
Otro residente llamó aterrorizado de poder infectar a sus padres después de haber dado positivo en la prueba de COVID-19. “¿Me puedo duchar? ¿Puedo usar el baño?” el preguntó. Vivía en el ático de la casa, y tan sólo el pensamiento de poder contagiar a su familia lo paralizaba de miedo.
A principios de abril, la tasa de casos positivos de COVID-19 que se habían hecho la prueba en Esperanza era del 32 por ciento. El 17 de abril, la tasa había aumentado al 67 por ciento. En La Villita, la alta tasa de casos positivos nunca disminuyó. A principios de mayo, el porcentaje de casos positivos en la zona del código postal 60623, la cual se extendía entre los barrios de La Villita y North Lawndale, era del 52.5 por ciento. Este dobla la tasa de casos positivos de la ciudad de Chicago en su totalidad.
Muchos residentes viven en hogares multigeneracionales, aumentando así la probabilidad de contraer el virus. Familias enteras han padecido la enfermedad, madre, hijo, abuela, bisabuelo. La mayoría de los hogares no tenían el espacio para aislar a un miembro de la familia.
Cuando Federico Herrera llama para avisar a pacientes que han dado positivo, el doctor de Esperanza y conductor de pruebas de primera línea, siempre hace una serie de preguntas.
“Una vez tengo una buena idea sobre el lado clínico de la situación, que [el paciente] está estable y a salvo, ahí es cuando continúo con la siguiente [pregunta.] ¿Quién más está en casa?” dijo Herrera. “Dependiendo de cuantas personas hay, cuantas habitaciones tienen, si viven en el primer piso o en el segundo, y si tienen un sótano, puedo recomendar como organizarse de la forma más segura.”
Esto es un problema común para las familias. De vez en cuando, Herrera los debía convencer de evitar mandar a sus hijos a otra casa ya que los niños podían tener el virus.
“Me dirían, ‘Ay, tengo a mi hija más pequeña y no he visto ningún síntoma todavía, así que estoy pensando en mandarla a la casa de su tío,” continuó Herrera. “Y les tenía que decir ‘Por favor, no hagan eso.’”
Herrera contrajo el virus a finales de abril, a la misma vez que toda su familia. No estaba claro si el doctor lo contrajo mientras hacía pruebas o mientras estaba en el supermercado. Pero entendió lo fácil que era pasar el virus a aquellos cerca suyo. Lo único que podía hacer era esperar a que se le pasase antes de volver a la zona de aparcamiento de Esperanza.
La ciudad de Chicago intentó abordar el problema en los hogares multigeneracionales. En marzo, en colaboración con cinco hoteles, la ciudad reservó mil habitaciones de hotel para aquellos que no tenían espacio para confinarse lejos de sus familias. La esperanza era que aquellas personas viviendo en hogares multigeneracionales aceptarían la oferta.
“Tenían miedo de quién sabría que estaban ahí. Tenían miedo de morir solos en una habitación de hotel,” explicó Carmen Vergara. “Decían que no sabían que tan enfermos estarían y no querían estar solos sin sus familias.”
Vergara, la directora de operaciones en Esperanza, ya le había dicho a los trabajadores que le recordasen a los pacientes que la estadía, comida y el transporte no iban a costar nada. Aun así, que ella sepa, ni un solo paciente aceptó la oferta. Vergara pensaba que Esperanza había propuesto una solución mágica.
Los pacientes de Esperanza denegaron la opción cada vez que se propuso.
Al final, la hizo cuestionar las suposiciones que se estaban formando sobre aquellos a los que atendían. Vergara creció en La Villita, y para ella, lo más importante, era como el equipo médico trataba a la comunidad a su alrededor.
Para finales de mayo, a medida que más centros de análisis se ponían en funcionamiento alrededor de Chicago y los casos se tranquilizaron, Vergara y el resto de los empleados se concentraron en otras necesidades de la comunidad. Trabajaron con socios locales en la distribución de comida y otros suministros para vecinos al igual que aportaron asistencia para el alquiler y empleo.
“[Nuestros terapeutas] estaban recibiendo a muchos pacientes y familias con problemas para procesar que un miembro de la familia había fallecido solo porque habían estado en el hospital sin nadie,” dijo Vergara. “O con mucha culpabilidad por haber sido la persona que le transmitió [Covid] al que había fallecido.”
Ortega presenció el dolor y tristeza de la comunidad. Como la presidente de Friends of Spry, un grupo de educación comunitario en La Villita, Ortega y su equipo llevaron a cabo trabajo de voluntariado concentrado en la pandemia. Organizaron formas de entregar comida o recaudar fondos para familias que habían sido afectadas por COVID-19, aunque solo fuese para ayudarles a pagar una factura o cubrir los costes de un medicamento. El grupo llamaba a aquellos con síntomas todos los días para asegurarse de que estaban lo mejor posible, y les transmitían palabras de fe y esperanza para aquellos que estaban solos.
Pero, a veces no era suficiente, Ortega dijo: “Hicimos tanto para ayudar, y aun así personas murieron.” A finales de mayo, Ortega se derrumbó tras saber que el marido de una familia había muerto por COVID-19. Las pérdidas que había experimentado la habían alcanzado. Su amiga había fallecido en marzo y la madrastra de Ortega también había fallecido en Méjico.
Tras llegar a casa después del voluntariado, Ortega solía mirar a su familia y preguntarse por qué el virus había tenido que llegar a su barrio. “No es justo, el barrio no tiene los recursos ni el dinero.” Ortega entendía que el virus estaba en todos lados, pero lo podía sentir en los huesos en La Villita.
“Muchos de estos resultados no son solamente por culpa del virus, no es solo el virus,” dijo Nahiris Bahamon, una pediatra en Esperanza. “Son el resultado de las graves desigualdades de salud alentadas por el racismo y la falta de un sistema de salud universal que funcione. Las cartas están en su contra.”
Bahamon sabía como los determinantes sociales de la salud han afectado a La Villita durante la pandemia – que tu salud nunca ha sido solo tuya. Era de donde vivías, de tu acceso a comida saludable, de tu acceso a los espacios al aire libre, de tu proximidad a las industrias y polución, de tu acceso a servicios de salud gratis. Todo venía envuelto en el mismo paquete, pero quedaba expuesto cuando era afectado por un virus microscópico.
En Esperanza, Bahamon sabía que el dolor ya había tocado a la puerta de La Villita años antes de la pandemia. Los doctores no necesitaban un virus para ver las desigualdades. Esos factores estaban ahí desde el principio, aunque habían pasado desapercibidos hasta haber sido presionados hasta el límite.
Para Ortega, Manjarrez y Vergara, La Villita es un comunidad poderosa, trabajadora y amable. Sus rostros se iluminan cuando tienen la oportunidad de hablar de su barrio – el “Méjico del Centroeste.” Inmigrantes latinx se han sentido bienvenidos en La Villita durante generaciones, ya sea al encontrar un hogar de por vida en el barrio, o tan solo de paseo. Siempre hay alguien cuidando el barrio, manteniendo y honrando las tradiciones.
Manjarrez co-administra la página de Facebook de La Villita, y después de que la pandemia empezó, la página fue de tener 900 miembros a 4.000. Los vecinos se juntaron a través de internet para comparar zonas de pruebas y análisis, preguntar donde encontrar bancos de alimentos, y saber quien entregaba alimentos y provisiones. En un caso, Manjarrez se acuerda de una mujer que escribió en la página buscando un galón de leche para sus hijos.
“Me acuerdo todos los comentarios decían: ‘Yo puedo ir a tu casa y dejar el galón de leche, donde vives?’” ella dijo.
Hay una fortaleza y adaptabilidad sobresaliente que se pueden ver tanto en Esperanza como en la comunidad. Vergara quería ser clara: Es un barrio rodeado de nociones preconcebidas y juicios – con una falta de recursos, derechos básicos y oportunidades antes de la pandemia que han sido ahora hasta más expuestos. Aun así, el barrio continúa adaptándose, e incluso cuando el sistema los abandona, aquellos vecinos en La Villita se levantan y lo enfrentan.